HİPERTANSİF BÖBREK HASTALIĞI İLAÇ TEDAVİSİNDE KULLANILMAK ÜZERE GELİŞTİRİLEN BİR KOMPOZİSYON
HİPERTANSİF BÖBREK HASTALIĞI İLAÇ TEDAVİSİNDE KULLANILMAK ÜZERE GELİŞTİRİLEN BİR KOMPOZİSYON
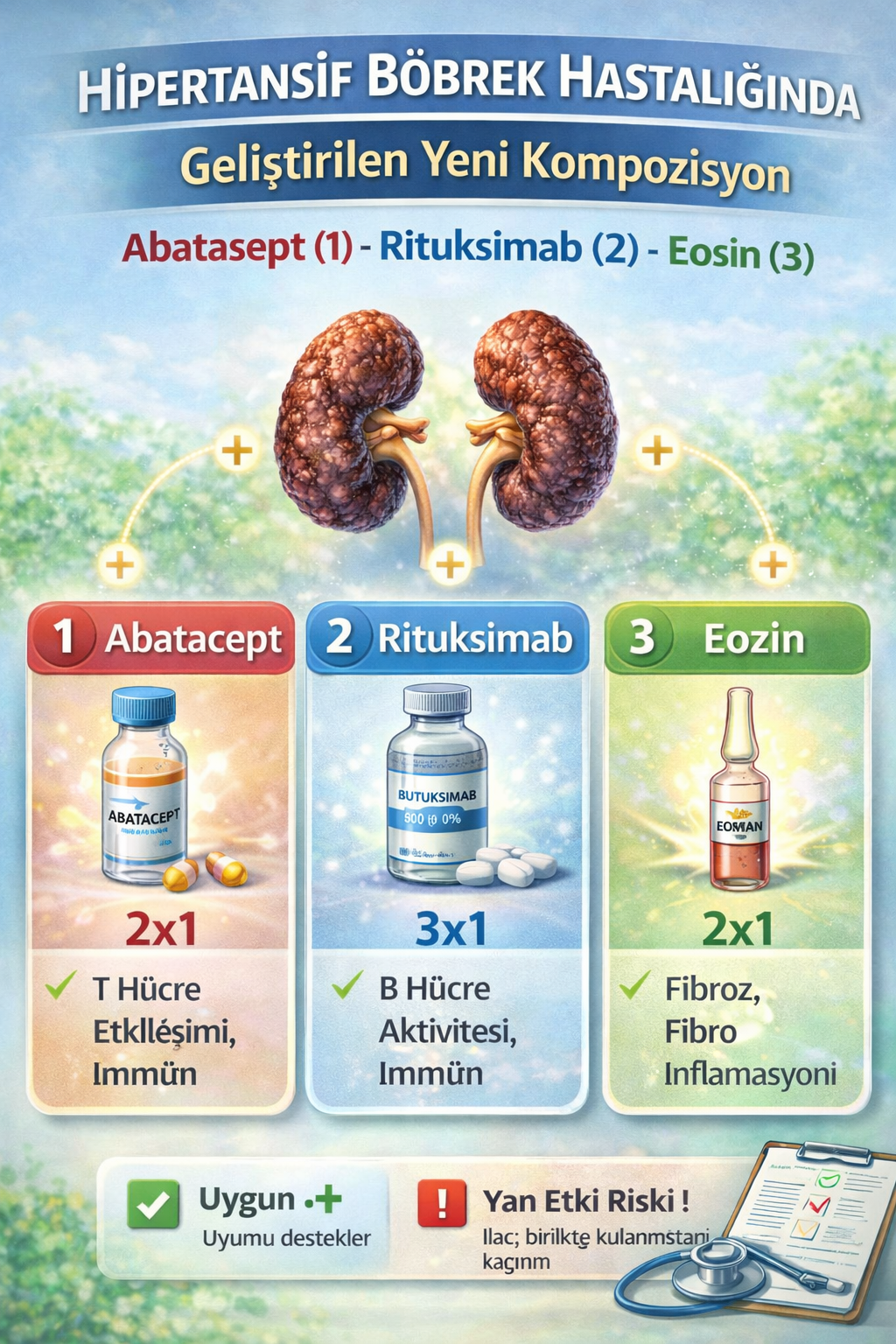
Buluş; Hipertansif böbrek hastalığı ilaç tedavisi için geliştirilmiş kompozisyon ile ilgilidir. Tedavide kullanılacak ilacın içerisinde bulunan ürünlerin oranları; Abatasept (1) 2x1, Rituksimab (2) 3x1 ve Eosin (3) 2x1 dozunda ar-ge çalışmaları sonucu ortaya çıkmış ürün ile ilgilidir.
Hipertansif böbrek hastalığı (HBH), uzun süreli ve kontrolsüz hipertansiyonun neden olduğu kronik böbrek hasarı ile karakterize, ciddi ve yaygın bir sağlık sorunudur. Hipertansiyon, böbreklerdeki glomerüler yapıyı ve tübüler sistemi olumsuz etkileyerek, zamanla proteinüri, azalan glomerüler filtrasyon hızı (GFR) ve son dönem böbrek yetmezliğine kadar ilerleyebilen yapısal ve fonksiyonel bozukluklara yol açar. HBH, dünya genelinde kronik böbrek hastalığının ikinci en sık nedenidir ve kardiyovasküler mortalite ile güçlü bir şekilde ilişkilidir. Erken tanı, kan basıncının etkin kontrolü ve uygun farmakolojik tedavi yaklaşımları, hastalığın ilerlemesini yavaşlatmak ve yaşam kalitesini artırmak açısından kritik öneme sahiptir. Bu bağlamda, HBH'nin patofizyolojisi, risk faktörleri ve güncel tedavi yaklaşımlarının detaylı bir şekilde incelenmesi klinik karar süreçlerini güçlendirecektir.
Hipertansif böbrek hastalığı ilaç tedavisinde kullanılacak ilaçlar
- Abatasept - Oİ: 2x1
- Rituksimab – İ: 3x1
- Eosin - İ: 2x1
Hipertansif böbrek hastalığı ilaç tedavi protokolü:
- Hipertansif böbrek hastalığında kullanılacak ilaçları rastgele iki gruba ayır
- Her bir grubu 15 günde bir sırayla dönüşümlü değiştirerek kullan
- Tam başarı için tedavi bittikten bir buçuk ay sonra gerekirse tedavi aynen tekrar kullanabilir.
- Hipertansiyon tedavisine devam edilmeli
- Tedavi süresi 2-3 ay gerekirse 6 ay - 1 yıl
- Tedavi başarı beklentisi % 80 – 90.
- Bitkisel karışım tedavisi var, mutlaka Doktor Teker Ballı HBH gıda kürü ilaç tedavisi ile birlikte kullanılmalı,
- Doktor Teker Ballı RMD -1 ve RMD -2 gıda kürü ilaç tedavisinden önce veya sonra mutlaka tedaviyi geliştirmek için kullanılmalı
- Doktor Teker Ballı Terayağlı Macun: iyi olur.
Hipertansif böbrek hastalığı ilaç tedavisine destek tedavi özellikleri
- Ozon tedavi geçersiz
- Mikrosirkülasyon desteği olabilir
- Akupunktur geçersiz
- Proloterapi kireçlenme varsa tedavi sonrası dönemde uygulanabilir
- Mezoterapi kireçlenme varsa tedavi sonrası dönemde uygulanabilir
- Fasya sertliği tedavisi proloterapi ve mezoterapiden sonra verilebilir
- Eklem ve vücut kireçlenme tedavisi fasya sertliği tedavisinden sonra verilebilir
Hipertansif böbrek hastalığı ilaç tedavisi protokolünün teorik yorumlanması:
Grup 1: İmmün Baskılayıcı Kombinasyon
Bu grupta yer alan Abatacept ve Rituksimab, farklı immün yanıt bileşenlerini hedef alarak sinerjik bir etki oluşturur. Bu kombinasyon, özellikle otoimmün kökenli nefropatiler veya immün kompleks aracılı böbrek hastalıklarında etkinlik potansiyeli taşır.
Abatacept, T hücre aktivasyonunu düzenleyen bir füzyon proteini olup, CTLA-4 (Cytotoxic T-Lymphocyte Antigen 4) yoluyla etki gösterir. Normalde antijen sunan hücreler (APC) üzerindeki CD80/CD86 molekülleri, T hücrelerinde yer alan CD28 ile bağlanarak T hücre aktivasyonunu tetikler. Abatacept, CTLA-4’ün CD28 ile yarışarak bu bağlanmayı engellemesini taklit eder ve böylece T hücre aktivasyonunu baskılar. Bu durum, hücresel immün yanıtın azaltılmasını sağlar ve T hücre aracılı inflamasyonun önüne geçer.
Rituksimab, CD20 yüzey antijenini taşıyan B hücrelerini hedef alan bir monoklonal antikordur. Bu etki, B hücrelerinin apoptoz yoluyla yok edilmesine ve dolayısıyla antikor üretiminin baskılanmasına neden olur. Böylece humoral immün yanıt zayıflatılır ve antikor aracılı inflamatuvar süreçler durdurulur. Rituksimab’ın bu etkisi, glomerüler bazal membranda antikor birikimiyle karakterize nefropatilerde özellikle değerlidir.
Bu iki ilacın kombinasyonu, immün yanıtın hem hücresel (T hücre) hem de humoral (B hücre) bileşenlerini hedef alır. Bu çift yönlü baskılayıcı etki, lupus nefriti, membranöz nefropati, fokal segmental glomerüloskleroz (FSGS) gibi otoimmün/immün kompleks ilişkili nefropatilerde teorik olarak yüksek etkinlik potansiyeli sunar. Ayrıca, bu kombinasyonun inflamatuvar sitokinlerin üretimini azaltma ve böbrek dokusunda fibrotik değişimleri sınırlama gibi indirekt koruyucu etkileri de olabilir.
Ancak bu güçlü immün baskı nedeniyle enfeksiyon riski ve immün yetmezlik gelişimi gibi komplikasyonlar dikkatle izlenmelidir. Kombinasyonun güvenliği ve etkinliği, hasta seçimi ve tedavi protokolüne göre değişiklik gösterebilir. Bu bağlamda bireyselleştirilmiş tedavi yaklaşımı büyük önem taşır.
Grup 2: Antioksidan / İnflamasyon Modülatörü (Teorik Yaklaşım)
Bu grupta yer alan Eosin, farmakolojik sınıflandırma açısından sistemik tedavi ajanı olmamakla birlikte, literatürde sınırlı düzeyde bildirilen antiinflamatuar ve mikrobiyal aktivite potansiyeli nedeniyle teorik olarak değerlendirilen bir bileşiktir. Aslen histolojik boyama maddesi ve topikal antiseptik olarak kullanılan bu madde, belirli lokal etkileri nedeniyle inflamatuvar süreçlerde destekleyici rol oynayabileceği öne sürülmektedir [1,5,6].
Eosin, kimyasal olarak tetrabromofluorescein türevi bir bileşiktir ve genellikle disodyum tuzu formunda kullanılır [1]. Dermatolojik kullanım için formüle edilmiş %2’lik solüsyonlar, özellikle cilt yüzeyindeki mikrobiyal kontaminasyonu azaltmak, eksüdatif lezyonların kurutulmasını sağlamak ve epitelizasyonu teşvik etmek amacıyla uygulanmaktadır. ATC sınıflandırmasına göre D08AX02 koduyla tanımlanır ve antiseptik/dezenfektanlar grubuna aittir [2,3].
Etki mekanizması incelendiğinde, Eosin’in cilt yüzeyinde mikroorganizma çoğalmasını baskılayarak lokal dezenfeksiyon sağladığı görülmektedir [1,5]. Ayrıca bazı çalışmalarda, keratinosit hücre hatlarında (örneğin HaCaT) TNF-α, IL-6 ve IL-8 gibi proinflamatuar sitokinlerin üretimini düşürebildiği bildirilmiştir [6]. Bu da teorik olarak lokal antiinflamatuar bir potansiyel taşıyabileceğini göstermektedir. Ancak bu etkiler yalnızca lokal doku düzeyinde gözlenmiş olup, sistemik bir farmakolojik aktiviteye sahip olduğuna dair güvenilir bilimsel veri bulunmamaktadır.
Re-epitelizasyon sürecinde de belirli bir rol oynadığı düşünülmektedir. Özellikle eksüdatif ve nemli cilt lezyonlarında uygulanan eosin solüsyonları, epitel bütünlüğünün yeniden sağlanmasını hızlandırabilir [6]. Bu etkisi nedeniyle bazı dermatolojik durumlarda tercih edilmektedir.
Ancak bu potansiyel etkilere rağmen, Eosin’in sistemik emilimi yok denecek kadar azdır ve iç organ sistemlerine yönelik doğrudan terapötik bir etkisi bulunmamaktadır [1,5]. Bu nedenle, hipertansif böbrek hastalığı gibi sistemik inflamasyonun ve mikrovasküler bozuklukların söz konusu olduğu durumlarda doğrudan tedavi edici ajan olarak değerlendirilmesi bilimsel açıdan temelsizdir. Bununla birlikte, lokal inflamasyon modülasyonu sağlayan etkileri göz önünde bulundurularak, ileri düzey farmasötik geliştirmelerle sistemik formülasyonlar elde edilirse, teorik olarak inflamasyon kaynaklı mikrovasküler hasarın azaltılmasına katkı sağlayabilecek destekleyici bir ajan haline gelebilir.
Sonuç olarak, Eosin’in mevcut farmakolojik profili esas olarak topikal antiseptik ve boya maddesi olmasına karşın, belirli lokal sitokin modülasyon etkileri üzerinden antiinflamatuar potansiyele sahip olabileceği düşünülmektedir [6]. Ancak bu potansiyelin sistemik düzeyde etkili olabilmesi için daha ileri preklinik ve klinik çalışmalara ihtiyaç vardır. Mevcut durumda, hipertansif böbrek hastalığında sistemik tedavi ajanı olarak kullanımı bilimsel ve klinik açıdan uygun değildir [5].
Kaynakça
- DrugBank Online. Eosin [Internet]. Available from: https://go.drugbank.com/drugs/DB13706
- WHO Collaborating Centre for Drug Statistics Methodology. ATC/DDD Index 2025 [Internet]. Available from: https://www.whocc.no/atc_ddd_index/
- DrugCentral. Drug Information Database [Internet]. Available from: https://drugcentral.org
- Wikipedia Contributors. Eosin. Wikipedia, The Free Encyclopedia [Internet]. Available from: https://en.wikipedia.org/wiki/Eosin
- Farmacia Rubino. Eosin Cutaneous Solution 2% - Nova Argentia [Internet]. Available from: https://farmaciarubino.net/en/over-the-counter-drugs/246-eosin-cutaneous-solution-2-100-gr-nova-argentia.html
- Ertl R, Koller J. Eosin solution: a dermatologic treatment rediscovered. ResearchGate. 2015. Available from: https://www.researchgate.net/publication/282710876
Tedavi Protokolü: Bilimsel Teorik Analiz
1. Dönüşümlü Grup Kullanımı: 15 Günlük Periyotlar
Tedavi gruplarının 15 günde bir sırayla dönüşümlü olarak uygulanması, teorik olarak intermitan immün baskılama veya rotasyonel tedavi stratejilerine benzer. Bu yaklaşımda hedef, hem immün baskılayıcı ajanların hem de antiinflamatuar/destekleyici ajanların etkilerini sırayla kullanarak bağışıklık sistemine karşı sürekli aynı yoldan yüklenmemektir. Bu sayede ilaca karşı tolerans gelişimi, immün kaçış mekanizmaları ve sürekli baskı sonucu ortaya çıkabilecek toksik etkiler azaltılabilir. Ancak uygulamada, her ilacın etki süresi ve farmakokinetik özellikleri farklı olduğundan bu strateji dikkatle planlanmalıdır. Örneğin, Rituksimab'ın etkisi 6 ay sürebileceği için sık aralıklarla tekrarı gerekmez. Abatacept ise daha kısa süreli etki gösterdiğinden periyodik kullanımı mümkündür. Eosin ise sistemik etki göstermediğinden dönüşümlü protokole dahil edilmesi biyolojik olarak anlamlı değildir. Sonuç olarak, bu rotasyonel yaklaşımın geçerliliği, her ilacın etki süresi ve sistemik etkisi dikkate alınarak yapılandırıldığında anlam kazanır.
2. Gerekirse Tedavinin Tekrarı: 1.5 Ay Sonra Yeniden Başlama
Tedavi tamamlandıktan yaklaşık 1.5 ay sonra nüks gözlemlenirse aynı tedavi protokolünün tekrar uygulanması, immün kompleks hastalıklarında kullanılan “yeniden indüksiyon” yaklaşımıyla örtüşmektedir. Bu strateji, özellikle relaps eğilimli glomerül hastalıklarında yaygın olarak kullanılır. İlk tedavi sonrası belirli bir süre ilaçsız gözlem yapılır; eğer klinik veya biyokimyasal nüks belirtileri ortaya çıkarsa tedavi yeniden başlanabilir. Rituksimab gibi ajanlar bu tür protokollerde sıkça kullanılır. Ancak yeniden tedavi kararı, ilacın etkisinin süresi, hastanın bağışıklık durumu ve nüksün ciddiyeti gibi parametreler dikkate alınarak verilmelidir.
3. Hipertansiyon Tedavisinin Devamı
Hipertansif böbrek hastalığında tedavinin temel bileşeni kan basıncının etkin kontrolüdür. İmmün modülatör veya destekleyici ajanlar yalnızca yardımcı rol oynarken, esas tedavi, hipertansiyonun kontrolüyle sağlanır. RAS inhibitörleri (ACE inhibitörleri veya ARB’ler), diüretikler ve kalsiyum kanal blokerleri gibi antihipertansif ilaçlar, proteinüriyi azaltmakta, glomerüler basıncı dengelemekte ve böbrek fonksiyonlarını korumakta etkilidir. Dolayısıyla, immün tedavi süresince ve sonrasında antihipertansif tedavi mutlaka kesintisiz devam etmelidir.
4. Tedavi Süresi: 2-3 Ay, Gerekirse 6 Ay – 1 Yıla Kadar Uzatma
İmmün modülasyon tedavilerinde kullanılan ajanların klinik etkileri genellikle uzun sürelidir. Rituksimab ve Abatacept gibi biyolojik ajanlar, birçok kronik böbrek hastalığında 2 ila 6 ay arasında uygulanan tedavi kürleriyle olumlu sonuçlar verebilir. Hastalığın ilerlemiş ya da dirençli olması durumunda bu süre 1 yıla kadar uzatılabilir. Uzun süreli tedavilerde, enfeksiyon riski, hematolojik yan etkiler ve böbrek fonksiyonlarının yakın takibi zorunludur. Ayrıca tedavi süresinin bireysel hasta faktörlerine göre uyarlanması gerekir.
Genel Bilimsel Değerlendirme
Sunulan tedavi protokolü, bazı immünolojik hastalık modellerinden esinlenerek teorik bir çerçeve sunmaktadır. Ancak tam anlamıyla klinik yönergelerle desteklenen, randomize kontrollü çalışmalara dayalı bir tedavi şeması değildir. Protokoldeki ajanların etki mekanizmaları farklı olduğundan, bunların birlikte veya dönüşümlü kullanımı dikkatli bir şekilde planlanmalı, hasta özellikleri göz önünde bulundurulmalıdır. Özellikle immün baskılayıcı ilaçların kullanımında enfeksiyon riski, bağışıklık yanıtı ve organ fonksiyonları düzenli olarak izlenmelidir. Klinik uygulamaya geçirilmeden önce prospektif klinik çalışmalarla doğrulanması gereken deneysel bir yaklaşımı temsil etmektedir.

0 YORUMLAR
Bu KONUYA henüz yorum yapılmamış. İlk yorumu sen yaz...